Anomalie Mulleriane - Anomalie Uterine (Ipoplasia e Agenesia Uterina - Utero Unicorne - Utero Didelfo - Utero Bicorne - Utero Setto - Utero Arcuato) - Anomalie Vaginali (Imene Imperforato - Setti Vaginali - Aplasia Vaginale)
Anomalie Mulleriane - Anomalie Uterine (Ipoplasia e Agenesia Uterina - Utero Unicorne - Utero Didelfo - Utero Bicorne - Utero Setto - Utero Arcuato) - Anomalie Vaginali (Imene Imperforato - Setti Vaginali - Aplasia Vaginale)
Redatto da P.Parisella
Le anomalie utero-vaginali derivano dall'arresto delle tappe evolutive dello sviluppo dell'apparato riproduttivo.

![]()


















Chan YY et al: Reproductive outcones in women with congenital uterine anomalies: a sistematic rewiew. Ultr Og Gyn 2011;38:371-382
Cenni di Embriologia
Lo sviluppo dell'apparato genitale femminile origina embriologicamente a partire dai dotti di Muller attraverso una serie di tappe (allungamento, fusione, canalizzazione e riassorbimento) che portano alla formazione delle salpingi, dell'utero (il processo di fusione avviene in senso caudo-craniale e si completa alla fine del 3° mese) ed alla parte craniale della vagina; il terzo inferiore della vagina e la vulva (piccole e grandi labbra) derivano invece dal seno urogenitale; il tubercolo genitale da luogo al clitoride con i corpi cavernosi.
Un arresto delle tappe organogenetiche darà luogo ad anomalie uterine e vaginali di vario grado in rapporto alla precocità di arresto dell'organogenesi. Così l'atresia completa di uno dei dotti di Muller sarà alla base dell'Utero Unicorne mentre l'atresia parziale darà origine all'Utero Pseudounicorne. Allo stesso modo il diverso periodo nell'arresto della fusione dei dotti di Muller e dei successivi processi di canalizzazione e di riassorbimanto daranno origine all'Utero Didelfo, all'Utero Bicorne, all'Utero Setto, all'Utero Arcuato.
Anche per quanto riguarda le malformazioni vaginali il tipo di anomalia dipende dal periodo in cui avviene il difetto: si va dalle agenesie vaginali alla presenza di setti, alla vagina doppia, all'atresia vaginale.
E' importante precisare che gli apparati genitale ed urinario hanno la stessa derivazione embriologica e che tale caratteristica è alla base della frequente associazione di anomalie dell'apparato genitale ed anomalie renali.

Eziopatogenesi
L'apparato genitale è inizialmente indifferenziato per cui può avere un possibile sviluppo in senso maschile o femminile; il gene SRY, posto sul cromosoma Y, ne determina la differenziazione. In particolare l'assenza del gene SRY provoca la formazione delle ovaie per cui lo sviluppo del tratto genitale e dei genitali esterni di tipo femminile si ha in assenza dell'espressione del gene SRY e dell'ormone antimulleriano (l'assenza dell'ormone antimulleriano nel feto di sesso femminile permette l'evoluzione dei dotti di Muller che daranno origine all'apparato genitale femminile; l'ormone antimulleriano è invece presente nel feto maschio nel quale provoca una regressione dei dotti di Muller).
Le anomalie utero-vaginali, specie quelle legate ad un difetto che interviene entro la 8a settimana di sviluppo embrionale, sono in genere su base genetica multifattoriale; il cariotipo è normale. In un 7,7% dei casi si hanno anomalie del cariotipo. Raramente sono legate a fattori ambientali per esposizione a teratogeni in gravidanza: radiazioni, infezioni (rosolia), farmaci (talidomide, dietilstilbestrolo).
Classificazione
Ad oggi, tra le varie classificazioni proposte, la classificazione delle anomalie genitali dell'American Fertility Society, anche se incompleta, rimane quella di riferimento per la sua semplicità e praticità.

L'Ultima classificazione è quella proposta nel 2013 dalla Società Europea di Riproduzione Umana ( ESHRE ) e dalla Società Europea di Endoscopia Ginecologica ( ESGE ) appresso riportata.
Diagnosi (ecografica) e Clinica
Nel sospetto di anomalie genitali è preferibile iniziare sempre con un approccio ecografico transaddominale sovrapubico a vescica piena (TA), che necessariamente deve includere la ricerca della presenza e della morfologia di entrambi i reni, considerato che in una percentuale variabile dal 20% al 70% dei casi sono presenti anomalie renali. Si passa poi all'approccio transvaginale (TV); tale metodica non è praticabile nell'adolescente (sessualmente inattiva) dove può essere utilizzato un approccio transperineale/translabiale e, in pazienti collaboranti, un approccio transrettale. Tali metodiche devono necessariamente soddisfare due condizioni:
- oltre l'approccio bidimensionale è bene ricorrere alla metodica 3D;
- l'esame deve essere effettuato, possibilmente, in fase secretiva quando l'eco endometriale è meglio visibile.
Trattiamo ora le varie anomalie utero-vaginali.
Ipoplasia e Agenesia Uterina
Tali anomalie si verificano per il precoce arresto di sviluppo dei dotti di Muller prima della loro fusione. Rappresentano circa il 5-10% di tutte le anomalie mulleriane e la patologia più frequente è la Sindrome di Mayer-Rokitansky-Kuster-Hauser (MRKH). La MRKH è caratterizzata da:
- agenesia uterina e agenesia vaginale nel 90% dei casi
- aplasia vaginale parziale o completa associata ad utero ipoplasico
- atresia cervicale.
La diagnosi ecografica è relativamente semplice:
- mancata visualizzazione dell'utero (o presenza di un abbozzo uterino) e della vagina
- presenza di entrambe le ovaia
La MRKH è associata nel 40% dei casi ad anomalie dell'apparato urinario quali agenesia renale, duplicazione dei distretti calico-pielici, displasia renale cistica, rene a ferro di cavallo, rene ectopico, etc.
Utero Unicorne
L'utero unicorne si ha quando uno dei dotti di Muller non si sviluppa caudalmente. Nel 35% dei casi si ha un corno uterino unico mentre più comunemente, nel 65% dei casi, si ha un piccolo corno uterino rudimentario associato ad un corno uterino primario che nel 50% dei casi presenta una normale e funzionante mucosa endometriale. All'ecografia, ancora meglio se con metodica 3D, meglio se effettuata in fase secretiva, si osserva un immagine dell'endometrio caratteristicamente a "forma di banana"; la presenza di un corno uterino rudimentario si caratterizza dalla presenza, attigua alla parete laterale del corpo uterino, di una formazione isoecogena "a goccia". E' descritta l'associazione con aree di tessuto ovarico ectopico, con una maggiore incidenza di endometriosi e con anomalie renali: agenesia del rene omolaterale al corno rudimentario ed altre anomalie urinarie.

La Sintomatologia nell'utero unicorne dipende dal tipo di variante:
- Utero unicorne (vero): nessun sintomo
- Utero unicorne con corno rudimentario: a) non comunicante: sintomatologia come da ematometra; b) comunicante: se si instaura una gravidanza nel corno rudimentario può andare incontro a rottura del corno uterino con sintomi simili a quelli di una gravidanza extrauterina (dolore addomino-pelvico, peritonismo con reazione di difesa addominale, ipotensione, rachicardia, rapida anemizzazione, shock emorragico)
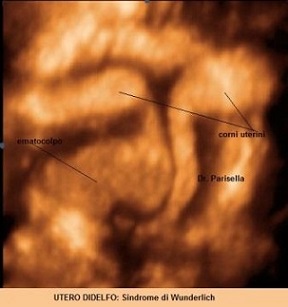
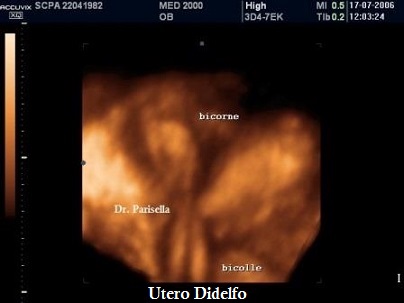
Utero Didelfo
Rappresenta circa il 5% delle anomalie mulleriane e deriva dall'assenza o da una parziale fusione dei dotti di Muller; si hanno pertanto due emiuteri indipendenti con relativa cervice o a volte con una parziale fusione cervicale senza alcuna comunicazione tra le due cavità endometriali. In più del 75% dei casi è presente un setto vaginale longitudinale che in alcuni casi può accompagnarsi ad una ostruzione vaginale monolaterale sempre accompagnata ad agenesia renale ipsilaterale (Sindrome di Wunderlich).
La diagnosi ecografica si basa sulla evidenza di due corni uterini separati e divergenti e di due distinte cervici; ogni corno uterino mostra gli echi endometriali meglio evidenti in II fase del ciclo. Il quadro ecografico è meglio definito con la elaborazione in 3D con la quale è possibile ottenere dei piani coronali altamente diagnostici. In presenza di una ostruzione vaginale monolaterale si può osservare l'ematocolpo monolaterale.




E' importante sottolineare che l'utero didelfo non è incompatibile con il completamento di una gravidanza fisiologica.
Utero Bicorne
L'utero bicorne è conseguenza della mancata o incompleta fusione dei dotti di Muller e rappresenta circa il 10% di tutte le anomalie mulleriane. E' caratterizzato dalla presenza di due distinti corni uterini divergenti che si fondono verso il fondo dell'utero o a livello del segmento uterino inferiore o a livello dell'istmo ( utero bicorne unicolle).
Dal punto di vista ecografico si osserva una divergenza degli echi endometriali, meglio evidente alla elaborazione 3D. Importante la diagnosi differenziale con l'utero setto (nell'utero bicorne si ha una incisura del fondo uterino maggiore di 10 mm.) e con l'utero didelfo (nell'utero bicorne i due corpi sono separati tra di loro da un angolo superiore a 60°).
Se si associa la presenza di una vagina atresica o di setti vaginali (25% dei casi) possono associarsi anomalie dell'apparato urinario (agenesia renale, rene ipotrofico, ectopia renale).
L'utero bicorne non è causa di infertilità ma sono più frequenti gli aborti spontanei nel I trimestre e soprattutto il parto pretermine, perchè le due cavità uterine sono più piccole.
E' importante sottolineare che anche l'utero bicorne non è incompatibile con il completamento di una gravidanza fisiologica.



Utero Setto
E' la malformazione uterina più frequente (55% delle anomalie mulleriane); è la conseguenza di un incompleto riassorbimento del setto uterovaginale dopo la fusione dei dotti di Muller.
Ecograficamente è fondamentale la visualizzazione del profilo del fondo uterino per differenziarlo dall'utero bicorne. Nell'utero setto il profilo del fondo può essere convesso, appianato o a volte concavo. L'eco 3D, permettendo una accurata scansione coronale consente, nella maggior parte dei casi, di poter differenziare questa anomalia dall'utero bicorne.
Si distinguono due tipi di utero setto:
- utero setto completo: il setto si estende dal fondo alla cervice
- utero setto incompleto: il setto origina dal fondo e non giunge all'OUI.




L'Utero setto può associarsi a varie complicanze ostetriche:
- aborti nel I e nel II trimestre
- parti pretermine
- anomalie di posizione fetale
- ritardo di crescita fetale
L'utero setto è facilmente correggibile per via isteroscopica.
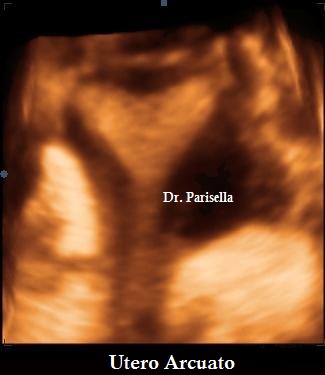
Utero Arcuato
L'utero arcuato è una entità controversa, alcuni autori la ritengono una vera e propria anomalia ma la maggior parte la ritengono una variante anatomica. Clinicamente non ha una specifica sintomatologia. Ecograficamente, alla elaborazione 3D, si presenta come una lieve depressione del fondo.

Anomalie Vaginali
Le anomalie vaginali comprendono:
- Imene imperforato: è l'anomalia ostruttiva più frequente con una incidenza alla nascita di 1:2000 nate. Compare al menarca quando il sangue mestruale non esce e si raccoglie inizialmente in vagina (ematocolpo), poi in utero (ematometra), nelle salpingi (ematosalpinge) e raramente in addome (emoperitoneo). Il sintomo classico è il dolore mestruale. L'anomalia è evidente alla visita ed all'ecografia in genere per la presenza dell'ematocolpo. La terapia è l'incisione chirurgica.
- Setti vaginali: a) trasversali sono più frequenti; possono essere perforati e quindi asintomatici o imperforati con gli stessi sintomi dell'imene imperforato. b) longitudinali possono essere completi o incompleti; quelli completi portano alla vagina doppia e sono spesso associati ad altre duplicazioni; a volte una delle due vagine termina a fondo cieco per cui può formarsi un ematocolpo e un ematometra.
- Aplasie vaginali: sono dovute a difetti di canalizzazione dei dotti di Muller; possono essere totali, in genere con corni uterini rudimentali, o parziali a varia altezza della vagina con i classici sintomi della ritenzione mestruale.

Bibliografia
Chan YY et al: Reproductive outcones in women with congenital uterine anomalies: a sistematic rewiew. Ultr Og Gyn 2011;38:371-382
Golan A. et al: Congenital Anomalies of the Mullerian system. Fertil Steril 1989; 51:747.755.
The American Fertility Society classifications of adnexal adhesions, distal tubal occlusion secondary to tubal ligation, tubal pregnancies, Mullerian anomalies and intrauterine adhesions. Fertil Steril 1988; 49:944.
Grigoris F. Grimbizis1, Stephan Gordts, Attilio Di Spiezio Sardo, Sara Brucker, Carlo De Angelis, Marco Gergolet, Tin-Chiu Li, Vasilios Tanos1, Hans Bro¨lmann, Luca Gianaroli, and Rudi Campo.: The ESHRE/ESGE consensus on the classification of female genital tract congenital anomalies. Human Reproduction, Vol.28, No.8 pp. 20322044, 2013
Grimbizis GF, Campo R. Congenital Malformations of the female genital tract: the need for a new classification system.Fertil Steril 2010;94:401-407.
Grimbizis GF, Camus M, Tarlatzis BC, et al.: Clinical implications and hysteroscopic treatment results. Hum Reprod Update 2001; 7:161-174.
Heinonen PK. Complete septate uterus with longitudinal vaginal septum. Fertil Steril. 2006; 83(3):700
Rolen AC, ChoquetteAJ, Semmens JP: Rudimentary uterine horn: obstetric and gynecologic implications. Obstet Gynecol 1966; 27:806-813.
Troiano RN, McCarthy SM. Mullerian duct anomalies: Imaging and clinical issues. Radiology 2004; 233:19-34.
Zohav E, Melcer Y, Tur-Kaspa I, Robinson J, et al.: The role of 3-dimensional ultrasound for the diagnosis of congenital uterine anomalies.Open Journal of Obstetrics and Gynecology, 2011;1:238-241
Wiersma, A. F., Peterson, L. F., Justema, E. J. Uterine anomalies associated with unilateral renal agenesis. Obstet. Gynec. 47: 654-657, 1976.
JayasingheY, Rane A, Stalewski H, Grover S: The presentation and early diagnosis of the rudimentary uterine horn. Obstet Gynecol 2005; 105(6):1456.
Aggiornamenti
- Patologie Genetiche dello Scheletro
Sono elencate tutte le 436 Displasie Scheletriche con la... - Consigli per l'utilizzo del software diagnosi in Diagnosi...
Consigli per l'utilizzo del software diagnosi in Diagnosi... - TERMINI DI USO DEL PORTALE WEB med2000eco e Software...
TERMINI DI USO DEL PORTALE WEB med2000eco e Software...